Beinlängendifferenzen - Ursachen und deren Bestimmung
1
Anatomische Standlängendifferenz
1.1
Anatomische Standlängendifferenz -Begriffsbestimmung
1.2
Pathomechanik und Schmerzsymptomatiken den unteren Extremitäten
bei anatomischer Standlängendifferenz
1.2.1
Pathomechanik und Schmerzsymptomatik am anatomisch längeren Bein
1.2.2
Pathomechanik und Schmerzsymptomatik am anatomisch kürzeren Bein
1.3
Bestimmung anatomischer Standlängen-/ Beinlängendifferenzen
1.3.1
Methodisch biomechanische Fehler bei der Bestimmung von
Beinlängendifferenzen
1.3.1.1
Methode A: Stand des Probanden, unterlegen von unterschiedlich hohen
Brettchen o. ä. zur Beurteilung der Beckenneigung
1.3.1.2
Methode B: Stand des Probanden, Messung mit der sog. "Beckenwaage"
1.3.1.3
Methode C: Röntgenbildbeurteilung einer a.-p.-Röntgenaufnahme
des Beckens am stehend aufgenommenen Patienten
1.3.1.4
Methode D: Beurteilung der Stellung beider Füße bzw. der
medialen Malleolen zueinander am Patienten in Bauch- oder
Rückenlage
1.3.1.5
Methode E: Der Untersuchte liegt in Rückenlage, die Fuß- und
Knöchelstellung zueinander wird in bezug zu deren
Proximal-/Distalstellung, nachfolgend deren Veränderung beim
Aufsetzen des Probanden und nochmals in dessen Sitzstellung, beurteilt.
1.3.1.6
Methode F: Messung der Strecke vom Becken (entweder anterior von der
Spina iliaca anterior oder posterior von der Spina iliaca posterior)
zum jeweils homolateralen Fuß bzw. dem medialen Malleolus,
vergleichend zur Gegenseite am liegenden Patienten, egal ob in Bauch-
oder Rückenlage
1.3.1.7
Methode G: Messung der Strecke beidseits jeweils vom Trochanter major
femoris zu beiden Füßen bzw. den medialen Malleolen am
liegenden Patienten, egal ob in Bauch- oder Rückenlage
1.3.1.8
Methode H: Beurteilung einer a.-p.-Röntgenaufnahme des Beckens
eines liegenden Patienten, egal ob in Bauch- oder Rückenlage
1.3.2
Anatomisch-biomechanisch reproduzierbar aussagekräftige
Beinlängendifferenzerfassung
1.3.2.1
Vorläufige Übersichtsmessung zur Bestimmung anatomischer
Bein- bzw. Standlängen - Messung A
1.3.2.2
Übersichtsmessung zur Bestimmung der Standlängen unter
Einbeziehung der Oberschenkelhalsstellungen und eventueller
Höhenunterschiede der Ossa coxae - Messung B
1.3.2.3
Nebenbefund der Messung am Patienten bei der
Standlängendifferenzbestimmung als Verdachtshinweis auf eine
Anomalie des Collum femoris
1.3.2.4
Standlängendifferenzbefund am Röntgenbild zur
biomechanisch-statischen Befundung der Standlängen der Beine
- Messung C
1.3.3
Ausgleich einer anatomischen Standlängendifferenz
1.3.3.1
Vorläufiger Probeausgleich einer anatomischen
Standlängendifferenz
1.3.3.2
Vorläufiger Ausgleich einer anatomischen
Standlängendifferenz bei Jugendlichen
1.3.3.3
Endgültiger Ausgleich einer anatomischen
Standlängendifferenz
2
Funktionelle Standlängendifferenz
2.1
Pathophysiologie und Biomechanik der funktionellen
Beinlängendifferenz
2.1.1
Funktionelle Verlängerung der Standlänge
2.1.2
Funktionelle Verkürzung der Standlänge
2.2
Schmerzsymptomatik bei der funktionellen Beinlängendifferenz
2.3
Befundung einer funktionellen Beinlängendifferenz
2.3.1
Messbefundung einer funktionellen Beinlängendifferenz bei einer
Iliosakralgelenks-Immobilität mit Anteversionsstellung des
betreffenden Os coxae zu dessen Neutral-Null-Stellung
2.3.2
Messbefundung einer funktionellen Beinlängendifferenz bei einer
Iliosakralgelenks-Immobilität mit Retroversionsstellung des
betreffenden Os coxae zu dessen Neutral-Null-Stellung
2.3.3
Röntgenbefundung einer funktionellen Beinlängendifferenz
2.3.4
Ausgleich - Therapie einer funktionellen Beinlängendifferenz
Schlüsselworte:
Standlängendifferenz, anatomische
Beinlängendifferenz, funktionelle/variable
Beinlängendifferenz, Iliosakralgelenke,
Beckenverwringung,
Iliosakralgelenks-Anteversionsstellung/Retroversionsstellung
Allgemeines
Es scheint nirgends im Bereich der physikalischen
Therapie und deren orthopädischer Zuweisungsinstitutionen eine
solche Begriffsunterschiedlichkeit zu herrschen wie beim Thema
Beinlängendifferenzen. Dies trifft sowohl zu auf die Sichtweise
der biomechanischen Gegebenheiten wie auch auf deren Befundung.
Etwa die Hälfte der Menschen haben tatsächlich anatomisch
gleich lange Beine (es verwundert, ob deren Länge), betrachtet man
die Strecke vom Oberschenkelkopf bis zu den Fußsohlen. Oft wird
jedoch eine Beinlängendifferenz beobachtet und befundet, die
nichts mit einer anatomischen Längendifferenz der Beine zu tun
hat, sondern eine sogenannte "funktionelle" oder "variable"
Beinlängendifferenz ist. Dabei sind, wie dies bei zahlreichen
Menschen vorliegend ist, nach einer Verschiebung aller drei
großen Beckenknochen gegeneinander, also der Hüftbeine und
des Kreuzbeins, mit ursächlich primärer oder reaktiver
muskulärer und
ligamentärer Fixierung, die Auflagepunkte des Beckens auf den
Beinen und den Hüftgelenken gegenüber der Basis des
Kreuzbeines, welche die Wirbelsäule trägt, zu deren
Normalstellung abgewichen. Dadurch scheinen die Beine unterschiedlich
lang zu sein. Eine Differenz besteht dann zwar in der Funktion der
Gesamtbeckenstellung zwischen der Basis der Wirbelsäule und der
Hüftgelenke, obwohl die Beine dabei anatomisch gleich lang sein
können. Eine solche funktionelle, also variable, Fehlstellung als
Ursache für eine scheinbare Beinlängendifferenz lässt
sich u. a. bei der Dynamischen Wirbelsäulen-Therapie passiv und
reflektorisch, unter beständiger Mitarbeit des Patienten durch
dessen Durchführung der ihm bei dieser Therapie gelehrten
Übungen, langfristig meistens weitestgehend beheben und braucht
bzw. darf somit nicht durch Sohlenerhöhung ausgeglichen zu werden.
Ein Beinlängendifferenzausgleich bei einem einwandfrei befundeten
anatomisch kürzeren Bein muss jedoch immer erfolgen,
möglichst schon bei geringen Differenzen ab 4 mm, am besten
über den ganzen Sohlenverlauf vom Fersen- bis zumindest zum Metatarsophalangealbereich, besser
noch unter den Zehen verlaufend, um eine bei den Steh- und
Gehbelastungen gleiche
Unterschenkelextensoren- und -flexorenbelastung zu erreichen <siehe dazu 1.3.3.3>.
Da es sich in der Praxis zeigt, dass minimal auch unterschiedliche
Breiten der Gelenkspalten der Hüftgelenke, Knie und Sprunggelenke
sowie - wenn vorliegend, dann etwas ausgeprägter -
unterschiedliche Radien der Beine wie z. B. beim Genu valgum oder Genu
varum, sowie verschiedene Lateralstellungen der Sprunggelenke wie
beim Klumpfuß (Pes equinovarus adductus) oder Knickfuß (Pes
pronatus oder valgus) bzw. bei Knick-Plattfuß (Pes planovalgus)
mehr oder weniger geringe aber doch beachtenswerte
Längendifferenzen zwischen der Fußaufstandsfläche am
Boden und den proximalen Enden der Beine an den Hüftgelenken
ergeben können, sollte m. E. besser von
„Standlängendifferenzen” gesprochen werden.
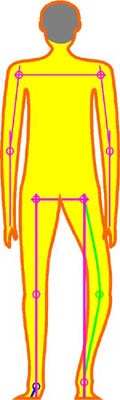
Abb. 1
Obwohl das rechte Bein eine Varusstellung aufweist
und das linke untere Sprunggelenk valgisiert ist,
beide Beine also eigentlich in ihrer anatomischen
Struktur unterschiedlich lang sind (anatomisch-morphologische
Differenz), ist der Hüftgelenksabstand zur
Standfläche am Boden beidseits gleich
(biomechanisch-statische Differenz), was als
Null-Standlängendifferenz zu werten ist.
[zurück
zum
Inhaltsverzeichnis]
1 Anatomische
Standlängendifferenz
1.1 Anatomische
Standlängendifferenz - Begriffsbestimmung (vobis exceptis
Fußgewölbeausprägung)
Eine anatomische Beinlängen- bzw.
Standlängendifferenz kann wachstumsbedingt oder durch traumatische
Einwirkung entstanden sein. Es besteht dabei eine Seitendifferenz
zwischen der linken und rechten Strecke von den Femurköpfen zur jeweils
seitengleichen Aufstandsfläche des Fußes. Diese wird bei der
Dynamischen Wirbelsäulen-Therapie als solche betrachtet, wenn sie
morphologisch besteht durch Distanzunterschiede zwischen linkem und
rechtem Bein auf den beiden direkten tangentialen Strecken jeweils vom
Caput femoris zur homolateralen Fußbelastungsfläche –
letztere betrachtet zwischen den Procc. lateralis und medialis tuberis
calcanei, der Basis ossis metatarsalis IV und den Ossa sesamoidea pedis
–, wie z. B. einer unterschiedlichen Länge bzw. Winkelstellung des
Femurs, von Tibia und Fibula oder
der Schenkelhälse zwischen linkem und rechtem Bein, aber auch zur,
wiederum veränderbaren, unterschiedlichen Ausprägung der
Fußlängs- und Quergewölbe mit unterschiedlichen
Winkelstellungen im oberen Sprunggelenk bzw. deren Anhebung oder
Absenkung zueinander im Seitenvergleich
(verhältnismäßig selten zeigt sich eine anatomische
Abweichung in den Ossa coxae
bezüglich des Abstands der Hüftgelenkspfannen zur Basis des
Os sacrum — eine solche im Röntgenbild erkennbare Differenz ist
meistens eine funktionelle Verschiebung dieser großen
Beckenknochen gegeneinander auf der sagittalen Medianebene in der
Symphyse über die transversale Hauptsache der Iliosakralgelenke
<siehe dazu „Biomechanische Grundlagenbetrachtungen zur
Beckenstatik" 1.3>).
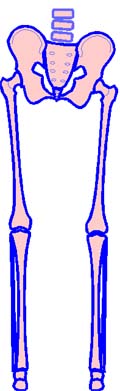
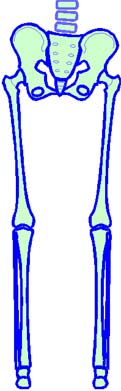 Abb. 2 links
Abb. 2 links
Die Lage der beiden Oberschenkelköpfe zeigt, dass
das rechte Bein anatomisch kürzer ist als das linke.
Ebenso schräg wie die waagrechte Ebene beider
Hüftgelenksköpfe liegt jene, die über die beiden
Beckenkämme liegt.
Der Befund zeigt also: Rechtes Bein
anatomisch kürzer bei in sich nicht fehlgestelltem Becken.
Abb. 2 rechts
Beide Femurköpfe liegen waagrecht im Raum, die
Hüftgelenke liegen ebenfalls in einer waagrechten Linie darauf auf.
Das zeigt, dass beide Bein anatomisch gleich lang sind.
Die Ebene über beiden Beckenkämme ist jedoch
rechts weiter distal (unten) als links.
Der Befund zeigt also: Beide
Beine anatomisch gleich lang bei in sich fehlgestelltem Becken mit
Anhebung des rechten Hüftgelenkes = Absinken der seitengleichen
Beckenseite.
Diese biomechanisch am meisten
die physiologische Auswertung von Beinlängendifferenzen in die
Funktionsbetrachtungsweise mit einbeziehende Beurteilung – also die
statische Länge der beiden Abstandsflächen des gesamten
Beckens zur Standfläche beim Stehen und Gehen – muss die
funktionelle Verschiebung der proximalen Beinlager (Hüftgelenke)
in bezug zum Os
sacrum, die bei den meisten Patienten vorzuliegen scheint, bei der
Befunderhebung berücksichtigen. Sie ist, bei deren Vorhandensein,
durch entsprechende therapeutische Maßnahmen für den
Betreffenden nachhaltig zu beheben.
Anatomische Beinlängendifferenz/Standlängendifferenz =
Längendifferenz zwischen den beiden tatsächlichen
Standflächen eines Menschen zu den beiden Hüftgelenksachsen
unter Berücksichtigung dessen Stellung der Füße unter
Belastung auf der Standfläche und nicht gegeneinander nutierten und dabei in Gegenrichtung
zueinander uni- oder bilateral gegen das Kreuzbein fixierten
Hüftbeinen.
[zurück
zum
Inhaltsverzeichnis]
1.2 Pathomechanik und
Schmerzsymptomatik an den unteren Extremitäten bei anatomischer
Standlängendifferenz
Durch die vielfältigen funktionsbedingten
Kompensationsmechanismen des Körpers beim Stehen und Gehen unter
einer bestehenden und nicht ausgeglichenen anatomischen
Standlängendifferenz kann diese Ursache für zahlreiche
Beschwerden sein. Die menschliche Bewegungssteuerung strebt einen
Ausgleich von statischen und funktionsstatischen seitendifferenten
Asymmetrien im Gesamtbewegungssystem durch mehr oder weniger
ausgeprägte und unterschiedliche Ausgleichsmechanismen an, die
ihrerseits dann Überlastungen zur Folge haben können. Hier an
dieser Stelle wird nur auf solche der unteren Extremitäten
eingegangen. Natürlich bauen sich auch die Funktionsachsen und
-ketten der Wirbelsäule einseitig ausgleichend bei einer
vorliegenden anatomischen Beinlängendifferenz auf, doch weisen
diese, bedingt noch durch andere Faktoren, so zahlreiche Varianten auf,
dass dazu eigene Abhandlungen nötig sind.
[zurück
zum
Inhaltsverzeichnis]
1.2.1 Pathomechanik und
Schmerzsymptomatik am anatomisch längeren Bein
Bei einem anatomisch längeren Bein wird dieses in
der Regel zur funktionellen Längenkompensation beim Gehen mehr in
Außenrotation bewegt als das gegenseitige, wodurch es am
längeren Bein zuerst am medialen Anteil des Kniegelenks zu
Reizzuständen durch die dadurch bedingte
periostal-ligamentäre Überlastung im Insertionsbereich der
medialen Band- und Kapselstrukturen kommt (Ligg. colalaterale tibiale,
meniscus med. und meniscopatellare, Retinaculum patellae med., Tendi
mm. sartorii, gracilis, semitendinosi [zusammen den Pes anserinus
superficialis bildend], semimembranosi [Pes anserinus profundus]). Die
weitere Folge davon ist auf dieser Seite ein einseitig kontrakterer
Spannungszustand im M. iliopsoas durch erwähnte
Außenrotationsstellung des Femurs mit ebenfalls
längenkompensierender zunehmender Hüftflexionsstellung.
Die Außenrotation am längeren Bein bei der Gehbelastung
bewirkt, dass der zusammen mit dem gesamten Bein nach außen
rotierte belastete Fuß in dessen Abrollphase über die Achse
des unteren Sprunggelenks vermehrt in eine Pronations- bzw. Eversionsstellung
kommt, über die der druckbelastete Fuß eine Valgusstellung in Richtung
Knickfuß einnimmt. Dadurch kommt es zur, wenn auch geringen,
Inferiorabsenkung der Tibia als minimale Längenkompensation im
Sinne einer pedal-funktionellen Stand- bzw.
Gehaktionsdistanzverringerung am betreffenden Bein, wodurch sich mit
der Zeit auch zunehmend beim Patienten das
Fußlängsgewölbe absenkt hin zum Pes planovalgus. Bei
einem solchen bewegungsfunktionellen Ausgleichbestreben entgegen der
Funktion eines anatomisch längeren Beins sind zuerst
Überbelastungsschmerzen am medialen Kniegelenk zu erwarten. Erst
später reagiert auch die Region der Lacuna musculorum femoris mit
einem dem typischen Schmerzbild bei einer Coxarthrose ähnlichen
Leistenschmerz, bevor sich auch noch am Unterschenkel im Bereich des
mediale Malleolus ein
entsprechender Dehn- bzw. Überlastungs- und
Übermüdungsscherz einstellt.
Trägt der Patient dazu noch zu enges Schuhwerk, so können
sich metatarsophalangeale
Kompressionssymptome einstellen bis hin z. B. zum Morton-Syndrom.
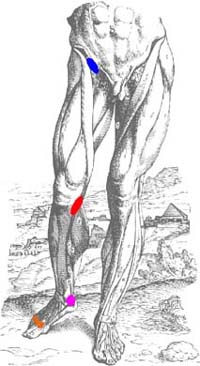
Abb. 3
Mögliche Schmerzsensationen als
Überlastungsfolgen an einem längeren Bein:
Kniegelenk medial
Bereich der Lacuna musculorum
medialer Malleolus, Bereich des unteren Sprunggelenkes
distaler Metatarsophalangealbereich
[zurück
zum
Inhaltsverzeichnis]
1.2.2 Pathomechanik und
Schmerzsymptomatik am anatomisch kürzeren Bein
Entgegen den beschriebenen Folgen an einem anatomisch
längeren Bein erfolgt eine funktionelle Ausgleichkompensation am
anatomisch kürzeren Bein dadurch, dass der Fuß dieser Seite
in den Abrollphasen beim Gehen mehr als jener der Gegenseite in die
Gehbewegungsrichtung gerichtet ist, also weitestgehend im rechten
Winkel zur Körperfrontalebene mit einer verstärkten
Abrollbewegung des distalen Fußes im Bereich der
Metatarsophalangealgelenke, wodurch es dort häufig zu früh
einsetzenden Schmerzsensationen kommt. Das
Fußlängsgewölbe ist hierbei meist kräftiger
ausgeprägt bei schwachem Quergewölbe einer
Hohlfußstellung im Sinne eines Pes excavatus bzw. arcuatus,
häufig verbunden mit einer Varusstellung im unteren Sprunggelenk.
Hierbei tritt zuerst ein Schmerz in den proximalen pedalen interphalangealen Gelenken,
bevorzugt in den Zehengrundgelenken I bis III, durch verstärkte
Zehendorsalextensionsstellung und -bewegung auf, wodurch die plantaren Bänder und
Kapselanteile dort einem unphysiologisch erhöhten Dehn- und
Druckreiz ausgesetzt sind. Später stellt sich dann auch oft noch
eine periostale Reizung im
dorsalen Fußbereich ein beim Gebrauch entsprechend eng
geschnürter Schuhe.
Abb. 4
Mögliche Schmerzsensationen als
Überlastungsfolgen an einem kürzeren Bein:
Metatarsophalangealgelenke plantar
Periostreiz im Bereich des dorsalen Metatarsalbereiches
[zurück
zum
Inhaltsverzeichnis]
1.3 Bestimmung
anatomischer Standlängen-/Beinlängendifferenzen
1.3.1 Methodisch
biomechanische Fehler bei der Bestimmung von Beinlängendifferenzen
Diese hier nur im Abriss erfolgten Ausführungen
mögen vielleicht deutlich machen, dass m. E. die im folgenden
aufgeführten Methoden zur Bestimmung des
Längenverhältnisses der Beine nicht geeignet sind, diese nach
biomechanischen Gesichtspunkten auf die Patientenfunktion bezogen
richtig zu erfassen.
1.3.1.1 Methode A:
Stand des Probanden, unterlegen von unterschiedlich hohen Brettchen
o.ä. zur Beurteilung der Beckenneigung
Fehler a: Beurteilung der Standlängen der Beine,
ohne dabei die Möglichkeit zu haben, erkennen zu können, wie
die proximalen Bein-Beckenlager (Hüftgelenksachsen) in deren
Verhältnis zueinander und somit zum Kreuzbein – damit auch zum
Becken – stehen = Nichtbeachtung funktioneller Ursachen für eine
Bein-Beckenstanddifferenz <siehe 2.1>.
Fehler b: Nicht mögliche Feinabstufung einer
nötigen Differenzierung der Längendifferenz in einzelnen
Millimeterschritten.
Fehler c: Stark subjektive Beurteilung der seitlichen
Höhenabweichung des Beckens.
[zurück
zum
Inhaltsverzeichnis]
1.3.1.2 Methode B:
Stand des Probanden, Messung mit der sog. „Beckenwaage"
Die Beckenwaage ist eine Wasserwaage mit Scherenarmen zum
Anlegen an gewünschten Bezugspunkten am Becken bzw. den proximalen
Anteilen der beiden majoren Trochanteren.
Diese Methode zeigt nur vage, dass bzw. ob eine Differenz zwischen den
Längen beider Beine (Standstrecken) zum jeweiligen Trochanter
major femoris und/oder von dort nochmals zur Beckenbasis besteht, ohne
dabei aufzuzeigen, ob es sich dabei um eine
Hüftbeinnotations-bedingte handelt (funktionelle
Stand-/Beinlängendifferenz) und ist m. E. nur
übesichtsmäßig experimentell von Interesse.
Fehler a: Bei der Auflage auf die beiden Cristae iliaca —
siehe den Fehler a von Methode A <1.3.1.1>.
Fehler b: Zu hohe Unterschiedsmöglichkeit der bei
der Anlage der Scherenarme aufeinander geschobenen Hautfaltendicke auf
den Beckenkämmen und u. U. an den beiden majoren Trochanteren,
wobei alleine schon dadurch sich das Bild einer Höhendifferenz
ergeben kann.
Fehler c: Siehe Fehler b der Methode A <1.3.1.1>.
[zurück
zum
Inhaltsverzeichnis]
1.3.1.3 Methode C:
Röntgenbildbeurteilung einer a.-p.-Röntgenaufnahme des
Beckens am stehend aufgenommenen Patienten
Fehlermöglichkeit a: Beurteilung der Höhe
beider Beckenkämme. Bei der häufig vorliegenden (und zu
therapierenden) Mobilitätsasymmetrie zwischen beiden
Iliosakralgelenken und den damit einhergehenden seitendifferent
möglichen Endstellungsräumen der Ossa coxae gegen das Os
sacrum in Belastung, mit daraus resultierender
Höhenstellungsdifferenz der Kreuzbeinbasis bzw. deren
unterschiedlich sich damit darstellender Höhenprojektion der
beiden Hüftbeine zueinander und zu den Hüftgelenken, ergibt
diese Betrachtung nur das Bild einer Beckenstellung „gerade" oder
„schief", ohne deren Ursache anatomischer oder funktioneller Art
definieren zu können <siehe 2.3.3>.
Fehlermöglichkeit b: Beurteilung einer
lateralflektorischen
Seitenabweichung der Lendenwirbelsäule.
Diese kann aus einer anatomischen Beinlängendifferenz, einer wie
zuvor beschriebenen Torsion der Hüftbeine gegeneinander um die
Transversalachse über das Os sacrum mit daraus resultierender
funktioneller Bein-Beckenfehlstellung (funktioneller
Beinlängendifferenz) oder ausschließlich durch primäre
Muskelaktionsasymmetrien (muskuläre Dysbalancen) im Bereich der
Lenden- bzw. gesamten Wirbelsäule herrühren.
Richtig: Am allernähesten an die
statisch-biomechanischen Gegebenheiten im Sinne physikalischer
Gesetzmäßigkeiten kommt die Beurteilung des
Höhenabstandes der beiden Femurköpfe zur
Röntgenbildunterkante. Dabei ist es jedoch sehr bedeutsam, dass
der Untersuchte während der Anfertigung der Aufnahme mit seinem
Kreuzbein weitestgehend parallel zur Röntgenfilmebene und mit
beiden Beinen/Füßen in gleichem Innen- bzw.
Außenrotations- und Abductionswinkel gestanden hat und der
Röntgenfilm auch exakt in die Passung der Filmkassette
eingelegt war <siehe dazu die Ausführungen zur
möglichst exakten und reproduzierbar verwertbaren Methode der
Beinlängendifferenzbestimmung unter 1.3.2.4>.
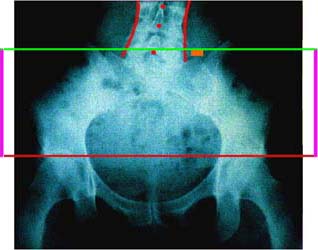
Abb. 5
Beurteilung einer a.-p.-Röntgenaufnahme des
Beckens, aufgenommen am stehenden Patienten
Die rote Linie ist über beide Femurköpfe gelegt und zeigt,
dass deren Stand waagrecht ist.
Die grüne Linie ist parallel zur
roten waagrecht und liegt auf der rechten Basis ossis sacri auf (linke
Bildhälfte),
links (rechte Bildhälfte) ist von
der grünen Linie zur Kreuzbeinbasis noch ein Abstand von 24 mm
(orangefarbenes Viereck)
= der rechte Beckenkamm steht durch eine
Iliosakralgelenksdysfunktion weiter kranial (höher), obwohl die
Femurstellung gleich hoch ist.
Trotz offensichtlich anatomisch gleich langen Beinen
besteht also ein Beckenschiefstand auf dem sich auch die
Wirbelsäule mit einer lateralflektorischen Biegung schief aufbaut.
[zurück
zum
Inhaltsverzeichnis]
1.3.1.4 Methode D:
Beurteilung der Stellung beider Füße bzw. der medialen
Malleolen zueinander am Patienten in Bauch- oder Rückenlage
Fehler: Sowohl eventuell vorliegende Beckenverwringungen
um die transversale Achse wie auch einseitige lumbo- bzw.
tharaco-pelvicale muskuläre
Kontrakturen mit möglicher unilateraler Beckenneigung um die
Sagittalachse (z. B. einseitige Anspannung des M. quadratus lumborum
oder der Mm. psoas major et minor, der Mm. iliocostalis lumborum und
longissimus oder des M. obliquus ext. abdominis) ergeben mit absoluter
Sicherheit dabei das scheinbare Bild einer Längendifferenz der
Beine, ohne dass eine solche anatomisch gegeben sein muss, da hierbei
das Becken einseitig nach
cranial „eingezogen" wird.
Abb. 6
An einem in Bauchlage sich befindenden Menschen die
Beurteilung einer Beinlängendifferenz an der Stellung der
Füße bzw. Innenknöchel zueinander vorzunehmen ist
falsch, da auch nicht sichtbare einseitige Muskelaktionen, die das
Becken auf einer Seite nach cranial ziehen, alle möglichen
Bein-/Fußstellungen erscheinen können.
[zurück
zum
Inhaltsverzeichnis]
1.3.1.5 Methode E: Der
Untersuchte liegt in Rückenlage, die Fuß- und
Knöchelstellung zueinander wird in bezug zu deren
Proximal-/Distalstellung, nachfolgend deren Veränderung beim
Aufsetzen des Probanden und nochmals in dessen Sitzstellung beurteilt.
Fehler: Entsprechend der Fehlerquelle wie bei der Methode
D <1.3.1.4> muss die dort angesprochene
einseitige
Muskelverspannungsmöglichkeit natürlich auch in diesem Fall
als Ursache des Bildes einer Differenz der Beine angenommen werden
durch die mögliche Beckenrotation um die Sagittalachse und
Longitudinale im Verhältnis zum Rumpf. Bei der Aufsetzaktion und
Sitzhaltung des Untersuchten kommt es bei zahlreichen Patienten zu
einer Bewegungs- bzw. Haltefunktion aus einseitigen muskulären
Aktionen der unter Methode D <1.3.1.4>
erwähnten Muskeln, wobei hierbei jedoch noch besonders die
Aktivitäten der Mm. rectus abdom. et. pyramidalis hinzukommen mit
ihrem Einfluss auf Beckendrehungen sowie Seitneigungen im bezug zum
Rumpf und der gesamten Liege- und Sitzhaltung, die eine
Bein-Fußstellungsdifferenz in diesem Fall vortäuschen
können.
Auch ist diese Methode m. E. nicht zur
Iliosakralgelenks-Funktionsprüfung, zu der sie immer wieder
herangezogen wird, geeignet, da hierbei die allgemein bekannte
lendenwirbelsäulenbelastende Zugaktion der Mm. iliopsoas major et
minor während der ersten ca. 45°der Hüftbeugeaktion voll
zur Wirkung kommt — und das bei einem damit untersuchten Patientengut,
welches als besonders gefährdet anzusehen ist für solche
Überlastungsbeanspruchungen!
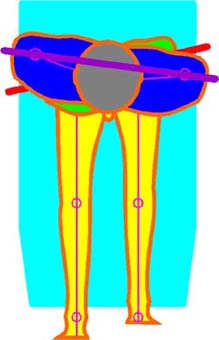
Abb. 7
An einem in Bauch- oder Rückenlage sich
befindenden bzw. sitzenden Menschen die Beurteilung einer
Beinlängendifferenz oder die Unterscheidung zwischen anatomischer
und funktioneller Beinlängendifferenzen an der Stellung der
Füße bzw. Innenknöchel oder der
Unterschenkelverschiebung beim Aufsetzten aus der Rückenlage
vorzunehmen ist falsch, da auch nicht sichtbare einseitige
Muskelaktionen, die das Becken auf einer Seite nach kranial ziehen (unterer
Rumpf/Beckengürtel mit transversaler
Beckenachse, oberer
Rumpf/Schultergürtel und transversale Schultergürtelachse) oder
den Rumpf in sich gegeneinander verdrehen lassen (z. B. das Becken
gegen den Oberkörper), alle möglichen
Bein-/Fußstellungen erscheinen lassen können.
[zurück
zum
Inhaltsverzeichnis]
1.3.1.6 Methode F:
Messung
der Strecke vom Becken (entweder anterior von der Spina iliaca anterior
oder posterior von der Spina iliaca posterior) zum jeweils
homolateralen Fuß bzw. dem medialen Malleolus, vergleichend zur
Gegenseite am liegenden Patienten, egal ob in Bauch- oder
Rückenlage
Fehler: Auch dabei wird eine, bei den meisten Patienten
mehr oder weniger stark ausgeprägte und sich auswirkende
vorliegende Beckenverwringung, die zu funktionellen
Stellungsdifferenzen der Beine in bezug zur Beckenstellung führen
kann, nicht beachtet und führt so meist nicht zur exakt zu
fordernden mechanisch-anatomischen Aussage der hier angesprochenen
Thematik.
[zurück
zum
Inhaltsverzeichnis]
1.3.1.7 Methode G:
Messung
der Strecke beidseits jeweils vom Trochanter major femoris zu beiden
Füßen bzw. den medialen Malleolen am liegenden Patienten,
egal ob in Bauch- oder Rückenlage
Fehlermöglichkeit a: Bei dieser Messung werden
mögliche seitendifferente Schenkelhalsanomalien, die jedoch
verhältnismäßig wenig häufig vorliegen, aber doch
vorkommen können, nicht beachtet.
Fehlermöglichkeit b: Durch unterschiedlich im
Trochanterbereich ausgeprägtes Gewebe oder durch generell stark
ausgebildetes Unterhautgewebe, z. B. bei adipösen Patienten,
können oft nicht beidseits die sich entsprechenden gleichen
Trochanterstrukturen für eine Messung reproduzierbar ertastet und
als proximale Messbezugspunkte herangezogen werden.
Bedingt richtig: Es kann diese Art der Messung vor
einer anatomisch-biomechanisch relevanten Messung <unter 1.3.2.2 und
1.3.2.3 dargestellt> als vorläufige
„Trendmessung" wegen deren weitestgehend guter
Längenerfassungsmöglichkeit beider Beine – zumindest, bei
exakter Messdurchführung von den
Trochanter-major-Messpunkten an deren markant scharf sich ertastbaren
distalen Anteilen bis zu den jeweils seitengleichen medialen Malleolen
– betrachtet werden.
[zurück
zum
Inhaltsverzeichnis]
1.3.1.8 Methode H:
Beurteilung einer a.-p.-Röntgenaufnahme des Beckens eines
liegenden Patienten, egal ob in Bauch- oder Rückenlage
Fehler: Dass von einer solcherart hergestellten
Röntgenaufnahme keinerlei Aussage getroffen werden kann
bezüglich einer gesamten Beinlängendifferenz, auch wenn der
Patient mit beiden Beinen an einer definierten Quermarkierung angelegt
gewesen sein mag, ist offensichtlich und bedarf wohl keiner weiteren
Erläuterung.
[zurück
zum
Inhaltsverzeichnis]
1.3.2
Anatomisch-biomechanisch
reproduzierbar aussagekräftige Beinlängendifferenzerfassung
1.3.2.1 Vorläufige
Übersichtsmessung zur Bestimmung anatomischer Bein- bzw.
Standlängen — Messung A
Diese Messung kann zur vorläufigen
Standlängenbestimmung herangezogen werden z. B. vor einer solchen
am Röntgenbild bzw. vor der möglichen Behebung einer
Becken-Torsionsfehlstellung, hat aber nur eine vorläufige
Aussagekraft <siehe dazu die
Fehlerbeschreibung zur Methode G unter 1.3.1.7>. Dabei wird von
jeweils einem Trochanter major femoris, Pars distalis, zum
homolateralen medialen Malleolus, dorso-distaler Anteil, die
betreffende Messung vorgenommen. Zu den medialen Malleolen als distale
Messbezugspunkte wird dabei deshalb gemessen, da diese jeweils als Teil
der Tibia mit deren proximaler
Gelenkfläche über das Kniegelenk direkt mit dem Femur
verbunden sind und es zu keiner linearen Longitudinalverschiebung dazu
kommt, wie das möglich ist über die Fibula zur Tibia und
damit zum Femur.
Technik:
Die beiden medialen
Malleolen werden an einem
beidseits gleich markanten Sulcus an deren distal und posterior
prominent gleichen Stellen markiert — die Messpunkte müssen
beidseits als gleich dominant befunden werden. Diese distalen
Messbezugspunkte an den med. Malleolen werden beidseits in ihrem
Lageverhältnis zur Fußsohle mit einem für die
Dynamische Wirbelsäulen-Therapie speziell angefertigten Distanz-
und Winkelmesser verglichen, um hierbei nicht auch fehlerhafte Aussagen
im Bezug zur Bein-/Standlänge durch seitendifferente
unterschiedliche Sprunggelenkswinkel (Varus- oder Valgusstellungen) zu
treffen.
Die Trochanter major fem. werden beidseits an ebenfalls gleich
tastbaren Bezugspunkten, je einmal an deren superiorem und distalem
Anteil, mit einer Hautmarkierung gekennzeichnet, um zu
überprüfen, ob auch hier gleiche Messpunkte beidseits
auffindbar sind, oder ob sich nicht eventuell dort schon eine, auf
unterschiedliche Messpunkte hinweisende, Längenabweichung der
markierten Hautstellen als Bezugspunkte ergibt, die zu Messfehlern
führen würden.
Von den inferioren Trochantermarkierungen gleicher ossärer
Strukturen beidseits wird daraufhin zu den mit einem dünnen
Hautstift markierten erwähnten distalen Messbezugspunkten an den
jeweiligen medialen Malleolen gemessen, wobei durch den Oberschenkel
des Therapeuten der betreffende Fuß auf jener Seite, auf der
gerade gemessen wird, in mittlerer Dorsalflexionshaltung und das Bein
in einem Neutralrotationswinkel gehalten wird, um Messfehler durch
unterschiedliche seitendifferente Beinrotations- und
Fußflexionsstellungen zu vermeiden. Es interessieren nicht die
Gesamtlängen der gemessenen Strecken, sondern nur deren eventuelle
Differenz zueinander.
Diese Messung lässt jedoch auf jeder Seite die Strecke vom
Trochanter major fem. zum Caput fem., und damit den Schenkelhals und
den Kollodiaphysenwinkel,
völlig außer acht <siehe auch 1.3.1.6>!
So zu messen, wie eben beschrieben, hat nur einen Sinn, wenn jeder
Troch. major fem. gut und genau tastbar ist und stellt nur eine
vorläufige, aber notwendige Messung (Schenkelhalsanomalie!) im
Vergleich zur Messung B <im folgenden unter 1.3.2.2 beschrieben>
dar.
[zurück
zum
Inhaltsverzeichnis]
1.3.2.2
Übersichtsmessung zur Bestimmung der Standlängen unter
Einbeziehung der Oberschenkelhalsstellungen und eventueller
Höhenunterschiede der Ossa coxae — Messung B
Wenn eine funktionelle Beckenfehlstellung behoben werden
konnte – also nach der Mobilisation immobiler Iliosakralgelenke und dem
Beheben der dadurch möglichen funktionellen Beckenfehlstellung
durch Gegentorsion und damit
Gegennutation beider Hüftbeine gegeneinander bzw. gegen das Os
sacrum um die Tansversale <siehe
dazu „Biomechanische Grundlagenbetrachtungen zur Beckenstatik"
1.3.1>), wie auch eventuell um die Sagittale <siehe dazu auch „Biomechanische
Grundlagenbetrachtungen ... 1.4 und 1.4.1> –, erfolgt bei der
Dynamischen Wirbelsäulen-Therapie die Beinlängenmessung zu
deren Längenbestimmung unter Einbeziehung eventuell möglicher
Längendifferenzen durch Anomalie der Schenkelhälse und jener
der, allerdings sehr seltenen, Längen- bzw. Höhendifferenz
beider Hüftbeine zueinander.
Technik:
Der Proband liegt bei dieser Messung auf dem Bauch, damit immer wieder
eine Kontrolle der Stellung der großen Beckenknochen zueinander
per Tastbefund durch den Messenden erfolgen kann und eine zu Beginn der
betreffenden Behandlungsserie mit der Dynamischen
Wirbelsäulen-Therapie häufig anzutreffende sowie sich immer
wieder einstellende Torsionsverschiebung der Ossa coxae gegeneinander
bzw. gegen das Os sacrum in die altgewohnte Fehlstellung sofort
ertastbar ist.
Außerdem kann es bei einer solchen entsprechenden inter- bzw. intrapelvinen Fehlstellung
– je nach Bänderspannung und der diese unterstützenden
Muskelaktionen – bei den Bewegungen, die über das Becken laufen,
während der Lagerveränderung aus der Bauchlage zur Messung in
der Rückenlage des Patienten (diese Bewegung läuft ebenfalls
zum Teil mit statischer und dynamischer Kraftanlenkung über das
Becken) nach einem entsprechenden Beckenbefund schon zu einer ersten
Rückstellungsaktion aus der therapeutisch korrigierten
Beckenstellung heraus in die bisher eingenommene Fehlstellung kommen.
Beidseits wird bei dieser Messung von der Spina iliaca posterior
superior, von jeweils der Pars superior und Pars inferior aus, zum
seitengleichen
medialen Malleolus als distalem Messbezugspunkt <Bestimmung siehe 1.3.2.1, Absatz 2> die jeweilige Gesamtlänge
gemessen und die daraus resultierende eventuelle Längendifferenz
bestimmt.
Durch dieses beschriebene Vorgehen ergibt sich ein weitestgehend
genauer Messbefund bezüglich Bein-/Standlängendifferenzen, da
bei achsen- und funktionsnormalem Becken die gesamte
Längendifferenz der Beine zum Becken auf beiden Seiten zueinander
im Bereich der kinetischen Basis der Wirbelsäule und jener des Os
sacrum bis zumindest zum Talotibialgelenk erfassbar ist und so auch
eventuelle Anomalien im Collum-Diaphysenbereich im Vergleich zu dem
Ergebnis der vorher beschriebenen vorläufigen
Übersichtsmessung A <siehe 1.3.2.1> von
den Trochanteren zu den Innenknöcheln auffallen.
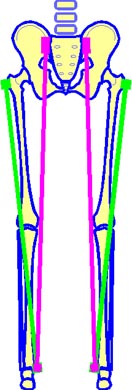
Abb. 8
Die grüne
Messstrecke enthält eine konstante Strecke, jedoch ohne die
Strecke Troch. major fem. - Caput femoris zu erfassen= vorläufige
Übersichtsmessung (im Text als Messstrecke A bezeichnet),
die violette Messstrecke schließt zwar die
gesamte Beinlänge mit ein (bei einer bestimmten Markierung des
distalen Messpunktes am med. Malleolus auch unterschiedliche
Winkelstellungen der unteren Sprunggelenke, also Valgus- oder
Varusstellungen,
jedoch auch die Möglichkeit einer
Distanzvariabilität mit ein durch eine funktionelle
Beckenfehlstellung in Folge von Iliosakralgelenksdysfunktionen =
Möglichkeit der Messung auch einer unbekannten funktionellen
Beinlängendifferenz
(deshalb diese Messstrecke nur wählen, wenn das
Becken in sich nicht verwrungen ist, also nur dann diese Strecke
messen, wenn keine intrapelvine Fehlstellung besteht)!
[zurück
zum
Inhaltsverzeichnis]
1.3.2.3 Nebenbefund der
Messung am Patienten bei der Standlängendifferenzbestimmung als
Verdachtshinweis auf eine Anomalie des Collum femoris
Ergibt sich trotz erfolgter „Beckenentwringung" durch das
Beheben einseitiger torsionsfixierender ligamentärer
Iliosakralgelenksimmobilitäten, also nachdem die beschriebene
Beckenfehlstellung als Ursache einer funktionellen
Bein-/Standlängendifferenz behoben wurde, eine Differenz zwischen
den Längendifferenzmaßen der Übersichtsmessung (Messung
B), von den Trochanteri majori femoris als proximalen Messbezugspunkten
ausgehend <siehe 1.3.2.2>, und der
vorläufigen Übersichtsmessung zur
Standlängendifferenzbestimmung (Messung A), von den Spinae iliaca
superior zu den distalen Messpunkten (med. Malleolen), so kann diese
Längendifferenz (neben einem Messfehler, meist eines
„Messanfängers", häufig am Trochanter-major-Bezugspunkt) auf
eine Schenkelhalsanomalie hindeuten.
Ergibt sich trotz erfolgter „Beckenentwringung" durch das
Beheben einseitiger torsionsfixierender ligamentärer
Iliosakralgelenksimmobilitäten, also nachdem die beschriebene
Beckenfehlstellung als Ursache einer funktionellen
Bein-/Standlängendifferenz behoben wurde, eine Differenz zwischen
den Längendifferenzmaßen der vorläufigen
Übersichtsmessung (Messung A) – von den beiden majoren Trochantern
des Femurs als proximalen Messbezugspunkten ausgehend
<siehe 1.3.2.1> – und der
Übersichtsmessung zur Standlängendifferenzbestimmung (Messung
A) – von den Spinae iliaca superior zu den distalen Messpunkten (med.
Malleolen) <siehe 1.3.2.2> –, so kann diese
Längendifferenz (neben einem Messfehler, häufig vom
Trochanter-major-Bezugspunkt ausgehend, meist verursacht durch einen
noch ungeübten „Messanfänger",) auf eine Schenkelhalsanomalie
hindeuten.
Ebenso kann sich ein Verdacht in dieser Richtung bereits ergeben, wenn
bei dem Vergleich dieser beiden soeben beschriebenen Messstrecken
zueinander vor der Mobilisation von gegeneinander rotiert fixierten
Iliosakralgelenken bei einer solchen vorliegenden Beckenverwringung
sich scheinbar gleiche Messstrecken bei beiden Messungen oder paradoxe
Messergebnisse zeigen. Dies trifft z. B. zu bei einer Messung nach der
Methode der vorläufigen anatomischen
Standlängendifferenzbestimmung (Messung A) im Vergleich zur
Übersichtsmessung (Messung B) bei einer
Iliosakralgelenksimmobilität in Anteversionsstellung, wenn das
Bein bei der Messung B dabei kürzer erscheint (nach den
mechanischen Gesetzmäßigkeiten würde entgegen einem
solchen Ergebnis eine funktionelle Bein-Beckendistanzverlängerung
erwähnter Iliosakralgelenks-Anteversionsstellung zu erwarten <siehe „Biomechanische
Grundlagenbetrachtung zur Beckenstatik" unter 1.3.1.1>), oder
wenn das Bein bei der Messung B im Vergleich zur Messung A bei
seitengleicher
Iliosakralgelenks-Retroversionsstellung länger erscheint <siehe
2.1.2 und Abb. 12>. Letzteres würde ein
paradoxes Messergebnis zu dem biomechanisch eigentlich konträr
dazu zu erwartenden Befund darstellen, da das Hüftgelenk dieser
Seite funktionell im Bezug zum Os sacrum und damit zur Frontalebene des
Beckens bei dieser Fehlstellung etwas nach kranial verlagert ist und
das Bein dieser Seite in bezug über das Becken zum kontralateralen
Bein länger erscheinen
müsste <siehe
„Biomechanische Grundlagenbetrachtung zur Beckenstatik" unter
1.3.1.2>. In solchen „Verdachtsfällen" muss darauf
gedrängt werden, dass der Patient durch einen Orthopäden
abklären lässt, ob bzw. welche Anomalie am Schenkelhals
vorliegt!
[zurück
zum
Inhaltsverzeichnis]
1.3.2.4
Standlängendifferenzbefund am Röntgenbild zur
biomechanisch-statischen Befundung der Standlängen der Beine —
Messung C
Dazu wird in Rücksprache mit dem verordnenden Arzt
bei einem entsprechenden Facharzt eine Röntgenaufnahme mit a.-p.-Strahlengang durch das Becken
im Stand angefertigt.
Der Patient steht dabei auf einem lotrecht mittig zur vertikalen Mitte
des Röntgenfilms liegenden Brettchen, das beide Füße
bei gleicher Stellung der Fersen in der Dorsalebene des Körpers
bei ebenfalls beidseits gleicher definierter leichter
Außenrotation der Beine fixiert. Zudem wird darauf geachtet, dass
keine einseitigen reversibel fixierte unterschiedliche Beugewinkel der
Knie- und Hüftgelenke vom Patienten während der Anfertigung
dieser Röntgenaufnahme eingenommen werden, sondern die Kniegelenke
hierbei maximal gestreckt sind und sich die Dorsalfläche des Os
sacrum parallel zur Röntgenfilmebene befindet, also keine Torsion
des Beckens um die Longitudinalachse gegen die Standfläche besteht
(eine gute Kontrolle dafür ist die Beurteilung der Abbildung auf
dem Röntgenbild der beiden Troch. minor femoris, da bei
großen Becken- und auch einzelnen Beintorsionswinkelabweichungen
um die longitudinalen Achsen diese sich unterschiedlich weit nach
medial reichend darstellen).
Die Beinlängendifferenz wird auf dem so angefertigten
Röntgenbild von dem jeweils superioren Radius der Femurköpfe
rechtwinkelig zu der Bildunterkante gemessen (nicht von den Cristae
iliaca ausgehend, da es hierbei wegen der Möglichkeit komplexer
Beckenfunktionsgeometrie zu möglichen Fehlbefunden kommen kann,
die sich bei einer einseitigen Iliosakralgelenkshyper- bzw.
-hypomobilität mit der Folge beschriebener einseitiger Höhen-
bzw. Abstandsdifferenzen von den beiden lateralen Anteilen der
Kreuzbeinbasis oder projektionsbedingt von den Beckenkämmen in
deren Beziehung zu den Hüftgelenken ergeben können <siehe 1.3.1.3, Absatz 1, und Abb. 6>. Damit lässt
sich die gesamte Strecke von der Fußaufstandsfläche auf dem
Boden zu den Femurköpfen erfassen, wobei beachtet werden muss,
dass bei der absolut exakten Standlängendifferenzbestimmung
eventuelle Fußlängs- und Quergewölbeabnormitäten
per Fußabdruck erfasst und durch korrigierende orthopädische
Einlagen ausgeglichen sein sollen (die Röntgenaufnahme erfolgt
dann mit angezogenen Schuhen, in welchen sich die entsprechenden
Einlagen befinden).
Durch diese Methode werden m. E. die genauestmöglichen Parameter
für eine auswertbare Aussage objektivierter und reproduzierbarer
Beinlängendifferenzbestimmung zur Verfügung gestellt!
[zurück
zum
Inhaltsverzeichnis]
1.3.3 Ausgleich einer
anatomischen Standlängendifferenz
Wurde eine Differenz der anatomisch-morphologischen
Strecken zwischen der Standfläche und den Femurköpfen
festgestellt, so erhält der Patient, wieder in Zusammenarbeit mit
dem verordnenden Arzt, einen vorübergehenden
Standlängenausgleich in Form einer Schuheinlage. Ein solcher
Ausgleich sollte, bevor er endgültig beschafft wird, am
betreffenden Patienten vier bis sechs Wochen lang erprobt werden, um
eine Über- oder Unterkorrektur zu vermeiden. Dabei wird der
betreffende Patient mehrmals bezüglich der Effizienz der
Durchführung „seiner” individuellen Übungen aus dem Programm
der Dynamischen Wirbelsäulen-Therapie, die auf die funktionelle
Beckenstatik und die Funktion der LWS
und BWS einwirken sollen,
untersucht. Deckt sich nach dieser Zeit sowohl vom Therapeuten der
manuell-funktionsorientierte wie auch der ärztliche – eventuell
zusätzlich der neurologische und radiologische – Befund mit dem
subjektiven positiven Empfinden des Patienten, so sollte der so
eruierte endgültige Gesamtsohlenausgleich vom Arzt verordnet
werden.
Es ist günstig, einen Sohlenausgleich herauszufinden, der dem
Alter des Patienten bzw. dem zeitlichen Abstand der Ursache der
Längendifferenz entspricht (die Frage ist dabei, ob diese seit
Jugend, wachstumsbedingt, oder ab einem späteren Trauma besteht).
Dadurch wird verhindert, dass bei älteren Patienten, deren ossäre Umstrukturierung
besonders im Bereich der LWS als anatomische Kompensation
berücksichtigt werden muss, nicht ein „Überausgleich" erfolgt
bzw. beim Jugendlichen eventuell versuchsweise kurzzeitig ein
Zusatzwachstumsreiz gesetzt werden kann.
Ein Beinlängen- bzw. Standlängendifferenzausgleich sollte,
wie eingangs erwähnt, bereits ab einer anatomischen
Längenabweichung von ca. 4 Millimetern erfolgen. Immer existieren
Teilweise noch Ansichten, dass erst ab größeren
Beinlängendifferenzen ein Ausgleich nötig sei, doch in
heutiger Zeit werden immer mehr, auch von anderen Schulen bzw.
Therapierichtungen, auch solche geringe Beinlängendifferenzen
beachtet und ausgeglichen.
Es kann also nicht beim alten Menschen die gesamte
Beinlängendifferenz ausgeglichen werden, im Gegensatz zum jungen
oder dem im mittleren Alter stehenden. Von meiner Seite gemachte
Erfahrungswerte liegen bei der Bestimmung des prozentualen und noch
physiologischen Bein-/Standlängenausgleiches bei der Dynamischen
Wirbelsäulen-Therapie vor <siehe nachfolgend 1.3.3.1>.
[zurück
zum
Inhaltsverzeichnis]
1.3.3.1
Vorläufiger
Probeausgleich einer anatomischen Standlängendifferenz
Dazu sollten zuerst normale Einlegesohlen bzw. leichte
Formkeile in den betreffenden Schuh eingelegt werden, wobei im
letzteren Fall die Winkelveränderung in dem Sprunggelenk des
kürzeren Beines gegenüber dem Stand- und Belastungswinkel des
längeren Beines wegen der kurzen Erprobungszeit nicht beachtet zu
werden braucht <siehe 1.3.3.2>. Die
Festlegung des therapeutisch sinnvollen patientenindividuellen
Ausgleichs sollte, bei ständiger Überwachung der
Beckenstatik, durch Ausprobieren der in Frage kommenden
Ausgleichsstücke am Patienten unter Beachtung von dessen
Reaktionen in Zusammenarbeit zwischen dem Therapeuten und dem Arzt
gefunden werden.
Die Höhe des Ausgleichs einer anatomischen
Standlängendifferenz lege ich nach Erfahrungswerten aus meiner
Praxis mit der Dynamischen Wirbelsäulen-Therapie fest, die mir selbst jedoch nur Anhaltspunkte
sind für ein altersentsprechendes
Vorgehen (auch hier gilt: „Probieren geht über´s
studieren").
Ein solcher provisorischer Ausgleich wird nur ca. 6 bis 8
Wochen beibehalten. In dieser Zeit muss der Patient die Einlagen immer
und in jedem Schuh tragen und durch Übungen konsequent seine
eventuell (meist) vorliegenden Beckenfehlstellungen in der Folge von
Iliosakralgelenksfunktionen
gegenstabilisieren. Nach dieser Zeit lässt sich feststellen,
welche Erhöhung die für den jeweiligen Patienten die
individuelle und somit optimal ist.
[zurück
zum
Inhaltsverzeichnis]
1.3.3.2
Vorläufiger
Probeausgleich einer anatomischen Standlängendifferenz beim
Jugendlichen
Beim Jugendlichen kann zur Anregung eines
verstärkten Wachstumsreizes eine vorübergehende
Übererhöhung mit einem Gesamtausgleich von ca. 120% erfolgen,
wodurch es zu einer höheren Druck- und Biegespannung in den
Epiphysenbereichen des betreffenden Beines kommt mit der häufig
berechtigten – und in der Praxis bestätigten – Hoffnung, durch den
dadurch angeregten Stoffwechsel in Zeiten von Wachstumsphasen <siehe „Anatomisch-morphologische
Betrachtung zum Gelenk unter 2.6"> ein vermehrtes
Längenwachstum an diesem Bein zu provozieren.
Zusätzlich kann noch versucht werden, durch das Tragen eines Woll-
oder Leinenstrumpfes während der Nachtruhe den Stoffwechsel dieses
Beins anzuregen in Folge des veränderten elektrischen Feldes, des
Wärmerückstaues und des mechanischen Hautreizes (nach
überlieferten Erfahrungswerten einer österreichischen
Kinderklinik), wie auch versuchsweise Elektro- und Magnetfeldtherapie
zur Anwendung kommen kann (keine Ultraschallanwendung, da bei dieser
vermutet wird, dass die Ultraschalleinwirkung die Kalzifizierung und
damit die endgültige Aushärtung im Epihysenbereich
fördern kann!).
Kommt es dann beim Jugendlichen längstens nach ca. 8 Wochen zu
keinem vermehrten Längenwachstum am kürzeren Bein, so sollte
die Übererhöhung abgenommen und auf einen
lebenslänglichen 100%-Ausgleich bestanden werden!
In der maximal achtwöchigen Erprobungszeit des
Längenausgleichs muss mindestens jede zweite Woche bei dieser
Patientengruppe die Beinlängensituation nachgemessen werden um
Überkorrekturen zu vermeiden, die sich vereinzelt, wenn auch in
geringem Maße, in der Praxis auch zeigten!
[zurück
zum
Inhaltsverzeichnis]
1.3.3.3
Endgültiger
Ausgleich einer anatomischen Standlängendifferenz
Der endgültige Bein- bzw. Standlängenausgleich sollte sich
über den gesamten Sohlenbereich erstrecken, um eine, allerdings
nur in der Bewegung relevante, muskulär-reaktiv auftretende
Muskelkettenasymmetrie im Bein- und reaktiv damit im
Wirbelsäulenbereich auszuschließen.
Eine Erhöhung nur im Fersenbereich bringt im Stand
und bei Bewegung eine andere Fußwinkelstellung des betreffenden
Fußes zum Unterschenkel als sie auf der Seite des
nichterhöhten Beines bzw. Fußes besteht. Dabei kommt es zwar
im Stand ohne Belastung zum gewünschten Längenausgleich, bei
der Stehbelastung und beim Gehen oder Laufen führt dies jedoch zu
einer völlig asymmetrischen Sprunggelenks- und Beinmuskelbelastung
beiderseits im Seitenvergleich. Die Folgen können dann nicht nur
eine Reihe von Fuß-, Knie- und Hüftgelenksbeschwerden sein,
viel schlimmer noch ist die durch die Asymmetrie der Muskeldynamik der
Beine und dadurch reflektorisch jener der gesamten Rumpf- und
Rückenmuskulatur ausgelöste und initiierte
Wirbelsäulenfehlbelastung und -haltung.
Es zeigte sich bei meinen transcutanen EMG-Messungen am M. errector
spinae, dass bei einer einseitigen Dorsalextension des Fußes,
vermehrt noch bei einer damit verbundenen Ober- und
Unterschenkel-Innenrotation, es zu einer homolateralen
Tonuserhöhung im
lumbosakralen Bereich und kontralateral zu einer solchen Reaktion
im
Thoracolumbalbereich in
diesem Muskelsystem kommt, wobei der Tonus auf den betreffenden
Gegenseiten nicht in diesem Maße ansteigt.
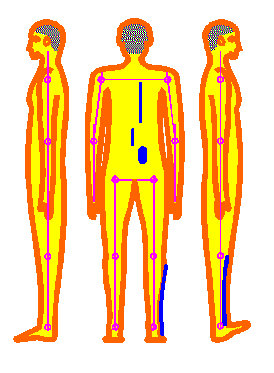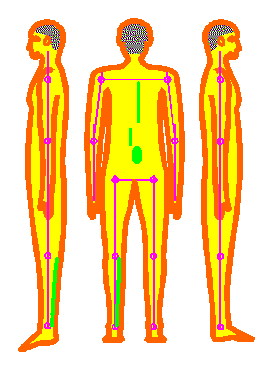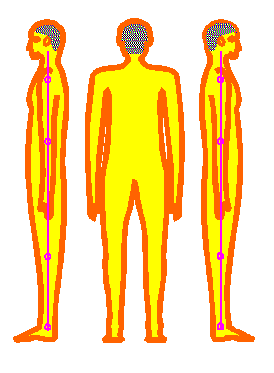 Abb. 9
Abb. 9
Bei Dorsalextensionsaktionen
des Fußes wie auch bei Plantarflexionsanspannung
kommt es zu entsprechenden Muskelkettenreaktionen, die sich entsprechend den
farblichen Darstellungen bis hinauf zur Brustwirbelsäule
elektromyografisch messen lassen.
Deshalb sollten beide Sprunggelenke bei Steh- und
Gehaktionen in gleichen Winkeln agieren, d. h. auch, dass eine
anatomische Beinlängendifferenz, die ja einseitig ausgeglichen
werden muss, nicht durch eine Absatzerhöhung, sondern über
eine durchgehende Sohlenerhöhung erfolgen sollte!
Auch lässt es sich auf diese Art nachweisen, dass es
dazu analog konträr bei einer Plantarflexion der Fußes,
vermehrt noch bei einer zusätzlichen Ober- und
Unterschenkel-Außenrotation, zu einer kontralateralen
Tonuserhöhung im Bereich von L4-Sakrum und homolateral zu einer
solchen im Bereich von etwa Th10 - L3 in der autochtonen
Rückenmuskulatur kommt, wobei die Muskelanspannung auf den
Gegenseiten ebenfalls nicht im selben Maße dazu ansteigt (dieses
Prinzip wird auch zur Korrektur asymmetrischer lateralflektorsicher
Wirbelsäulenfehlhaltungen und -dysfunktionen seitens der
Dynamischen Wirbelsäulen-Therapie eingesetzt).
Diese scheinbare Gesetzmäßigkeit sollte der Anlass dazu
sein, erwähnten Ausgleich im gesamten Sohlenbereich, nicht nur im
Absatz-Fersenbereich, vorzunehmen, da es sonst zu einer einseitigen
Winkelabweichung der Sprunggelenke zueinander kommt und somit bei
Beinbelastungsbewegungen in den beschriebenen Bereichen die
erwähnten muskulären Dysbalancen die Folge sind!

Abb. 10
Da es, wie bereits erwähnt, bei
Dorsalextensionsaktionen des Fußes wie auch bei
Plantarflexionsanspannung zu entsprechenden Muskelkettenreaktionen
kommt, die sich Brustwirbelsäule auswirken können, sollten
beide Sprunggelenke bei Steh- und Gehaktionen in gleichen
Winkelmaßen und aus diesen heraus sich bewegen, d. h. auch, dass
eine anatomische Beinlängendifferenz, die ja einseitig
ausgeglichen werden muss, nicht durch eine
Absatzerhöhung, sondern über
eine durchgehende Sohlenerhöhung erfolgen sollte!
[zurück
zum
Inhaltsverzeichnis]
2 Funktionelle
Standlängendifferenz
2.1 Pathophysiologie und
Biomechanik der funktionellen Beinlängendifferenz
2.1.1 Funktioneller
Verlängerung der Standlänge
Es wird die Strecke von der Basis des Os sacrum zur
Standfläche des Fußes dysfunktionsbedingt größer
und somit also im Vergleich zur Normalbeckenstellung auf dieser Seite
im Verhältnis zur Neutral-Null-Stellung und zu jener der
Gegenseite in der Funktion länger, auf welcher eine
Iliosakralgelenks-Immobilität mit einer ligamentär fixierten
Anteversionsstellung des seitengleichen Os coxae gegen das Os sacrum
besteht durch die Verschiebung des Hüftgelenks mit dem Os ischii
nach posterior-distal
(inferior).
Bei einer Rotation des Os ilium gegen das Os sacrum im Iliosakralgelenk
nach ventral wird das Hüftgelenk dabei also etwas nach
dorsal-caudal zu seiner Neutral-Null-Stellung in der Lage zur
Wirbelsäulenbasis verschoben — das Bein wird in seiner
Funktionsstellung zur Becken- bzw. Wirbelsäulenbasis im
Lageverhältnis zur Transversalebene „länger"
<siehe dazu auch
„Biomechanische Grundlagenbetrachtungen ...", Absatz 1.3.1.1>.
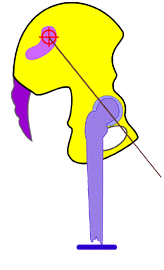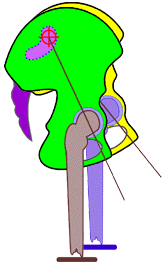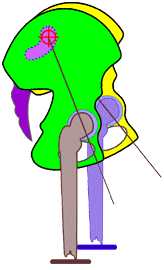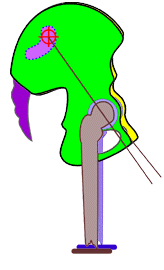
Abb. 11
Schema des rechten Os coxae
in Neutral-Nullstellung gegen das Os sacrum und
Schema der Bewegungsmöglichkeit des rechten Os coxae um die vereinfacht betrachtete
transversale Achse des Iliosakralgelenks in Anteversionsnutation
[maximal möglich bis ca. 22°] gegen das Os
sacrum und das nun sichtbare Os coxae
der Gegenseite in dessen Neutral-Nullstellung
in seinem Verhältnis zum Os sacrum.
Die Hüftgelenkspfanne
des rechten Os coxae, das in die
Anteversionsnutation gegen das Os sacrum sich bewegt wandert dabei in der Frontal- wie auch Sagittalebene
immer mehr nach inferior bzw. nach distal in Beziehung zur
Kreuzbeinbasis = Ursache für eine funktionelle Verlängerung
der proximalen Beinauflage der Strecke vom Hüftgelenk zum
Kreuzbein und somit zum gesamten Becken (funktionelle
„Beinverlängerung") im Gegensatz zum
Stehenden der
Gegenseite.
[zurück
zum
Inhaltsverzeichnis]
2.1.2 Funktioneller
Verkürzung der Standlänge
Die Strecke von der Basis des Os sacrum zur
Standfläche des Fußes wird bei einer
Iliosakralgelenks-Dysfunktion geringer und somit also im Vergleich zur
Normalbeckenstellung auf der Seite im Verhältnis zur
Neutral-Null-Stellung und zu jener der Gegenseite kürzer, auf der
eine Iliosakralgelenks-Immobilität in einer ligamentär
fixierten Retroversionsstellung des seitengleichen Os coxae gegen das
Os sacrum besteht. Dies ist bedingt durch die Verschiebung des Os
ischii und der Hüftgelenke nach anterior-proximal (superior).
Rotiert also ein Os coxae um die Transversalachse gegen das Os sacrum
im Iliosakralgelenk nach dorsal, so wird die Hüftgelenkspfanne mit
dem Os ischii etwas nach ventral-cranial gegenüber seiner
Neutral-Null-Stellung verlagert und somit in der Funktion zur
Kreuzbeinbasis in bezug zur Frontalebene „kürzer" <siehe dazu auch „Biomechanische
Grundlagenbetrachtungen ...", Absatz 1.3.1.2>.
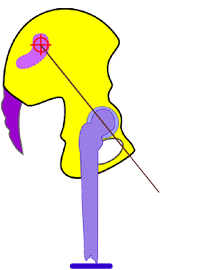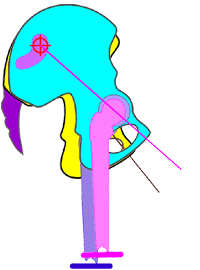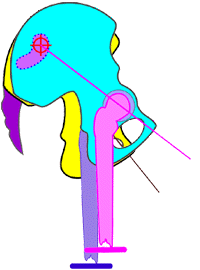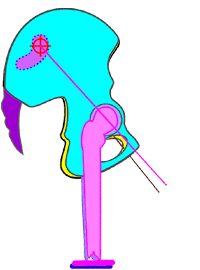
Abb. 12
Schema des rechten Os coxae
in Neutral-Nullstellung gegen das Os sacrum und
Schema der Bewegungsmöglichkeit des rechten Os coxae um die vereinfacht betrachtete
transversale Achse des Iliosakralgelenks in Retroversionsnutation
[maximal möglich bis ca. 22°] gegen das Os
sacrum und das Os coxae der Gegenseite.
Die Hüftgelenkspfanne des Os
coxae, das in die Retroversionsnutation gegen
das Os sacrum sich
bewegt wandert dabei anterior und in der
Frontal- wie auch Sagittalebene immer mehr nach superior bzw. nach
proximal in Beziehung zur Kreuzbeinbasis = Ursache für eine
funktionelle Verkürzung der proximalen Beinauflage der Strecke vom
Hüftgelenk zum Kreuzbein und somit zum gesamten Becken
(funktionelle „Beinverkürzung") im
Gegensatz zum Stehenden der Gegenseite.
[zurück
zum
Inhaltsverzeichnis]
2.2 Schmerzsymptomatik
bei der
funktionellen Beinlängendifferenz
Beim Bestehen einer funktionellen
Beinlängendifferenz kommt es, bezogen auf die unteren
Extremitäten, zu den gleichen peripheren
Überlastungssymptomen, wie diese unter 1.2
für die anatomische Beinlängendifferenz beschrieben wurden.
[zurück
zum
Inhaltsverzeichnis]
2.3 Befundung einer
funktionellen Beinlängendifferenz
Wurde eine funktionelle Beckenfehlstellung durch eine
einseitige Iliosakralgelenks-Immobilität in einem der
möglichen Endbewegungsräume im Iliosakralgelenk um die
Transversalachse – oder eine beidseitige Immobilität dieser
Gelenke in den jeweils entgegengesetzten
Torsionsendbewegungsräumen – befundet, so kann davon ausgegangen
werden, dass durch die Abweichung des betreffenden Hüftgelenks von
dessen Neutral-Null-Stellung dessen Achsen in deren bezug zur
Kreuzbeinbasis nach superior bzw. inferior verschoben sind und deshalb
eine funktionelle Beinlängendifferenz vorliegt. Ein Messbefund ist
in einem solchen Fall für die Therapie unerheblich, wird dieser
jedoch trotzdem ausgeführt, so kommt es zu folgenden
Messergebnissen:
2.3.1 Messbefundung
einer
funktionellen Beinlängendifferenz bei einer
Iliosakralgelenks-Immobilität mit Anteversionsstellung des
betreffenden Os coxae zu dessen Neutral-Null-Stellung
Bei der Messung vom Becken zu den medialen Malleolen
(Übersichtsmessung/Messung B <siehe 1.3.2.2>)
erscheint das Bein auf jener Seite in der Funktion länger im
Vergleich zur vorläufigen Übersichtsmessung (Messung A <siehe 1.3.2.1>), auf welcher eine
Iliosakralgelenks-Immobilität mit einer ligamentär fixierten
Anteversionsstellung des seitengleichen Os coxae gegen das Os sacrum
besteht durch die Verschiebung des betreffenden Hüftgelenks nach
posterior-distal <siehe auch 2.1.1 und Abb.
11>.
[zurück
zum
Inhaltsverzeichnis]
2.3.2 Messbefundung
einer
funktionellen Beinlängendifferenz bei einer
Iliosakralgelenks-Immobilität mit Retroversionsstellung des
betreffenden Os coxae zu dessen Neutral-Null-Stellung
Bei der Messung vom Becken zu den
Fußinnenknöcheln (Übersichtsmessung/Messung B <siehe 1.3.2.2>) scheint auf der Seite das Bein
zum Becken in der Funktion kürzer im Vergleich zur
vorläufigen Übersichtsmessung (Messung A <siehe
1.3.2.1>), auf welcher eine Iliosakralgelenks-Immobilität
in einer ligamentär fixierten Retroversionsstellung des
seitengleichen Os coxae gegen das Os sacrum besteht durch die
Verschiebung der Hüftgelenksmittelachse nach anterior-superior
<siehe auch 2.1.2 und Abb. 12>.
[zurück
zum
Inhaltsverzeichnis]
2.3.3
Röntgenbefundung
einer funktionellen Beinlängendifferenz
Bei einer
a.-p.-Röntgenaufnahme mit
stark aufgerichtetem Becken unter den Voraussetzungen, wie diese unter 1.3.2.4 bei der Messung C bereits beschrieben wurden,
zeigt sich die Längendiskrepanz auf beiden Seiten der Strecken
zwischen einer anatomischen Beinlängendifferenz (Messung von den
Femurköpfen zur Röntgenbildunterkante) zu den Strecken des
jeweils superioren und inferioren Anteils der Crista iliaca posterior
und/oder dem Cornu superior sacri — ebenfalls im Bezug zur
Bildunterkante.
Auch hier zeigt sich die angegebene Strecke vom Sakrum bzw. den Ossa
ilii im Verhältnis zu der Strecke der Femurköpfe jeweils zur
Bildunterkante länger, auf welcher eine
Iliosakralgelenks-Immobilität in einer ligamentär fixierten
Anteversionsstellung des seitengleichen Os coxae gegen das Os sacrum
besteht bzw. kürzer auf der Seite, auf der die Immobilität
eines solchen Gelenkes mit einer fixierten Retroversionsstellung des
seitengleichen Os coxae gegen das Os sacrum vorliegt.
[zurück
zum
Inhaltsverzeichnis]
2.3.4 Ausgleich -
Therapie
einer funktionellen Beinlängendifferenz
Natürlich darf bei einer solchen variablen
Beinlängendifferenz kein Ausgleich durch prothetische
Vergrößerung (Sohlenerhöhung) der Strecke
Standfläche-Becken am funktionell kürzeren Bein erfolgen, wie
dies als Maßnahme bei einer anatomischen
Standlängendifferenz unter 1.3.3 beschrieben
wurde.
Eine funktionelle Beinlängendifferenz ist durch
befundspezifische Mobilisationen unter gleichzeitiger andauernder
Automobilisation des Patienten mit den ihm gelehrten Übungen
behebbar.
Das Vorgehen dazu ist Grundkursthema bei den Kursen zur
Dynamischen Wirbelsäulen-Therapie <siehe
dazu „Kursinformationen" 1.1 Grundkurs und „Kurstermine"
Grundkurs>.
[zurück
zum
Inhaltsverzeichnis]
Zurück
zur Bereichsseite
Zurück
zur Startseite
 Kontakt zu uns
Kontakt zu uns
© Urheber- und Autorenrechte
national und international für Texte und Abbildungen
by Friedrich
Ch. Horn, D-87574 Roßhaupten


 Abb. 2 links
Abb. 2 links 


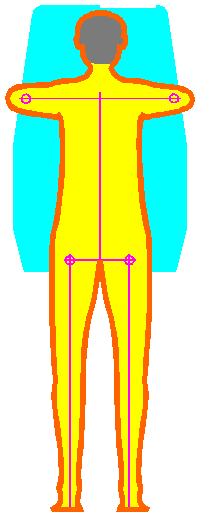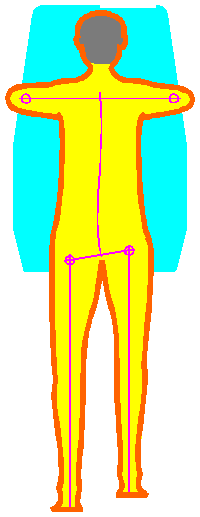


 Abb. 9
Abb. 9 


